La maladie à corps de Lewy bouscule le quotidien par ses fluctuations, ses troubles de la mémoire et ses symptômes moteurs. Comprendre ses mécanismes aide à mieux anticiper la suite et à prendre des décisions éclairées. Cet article présente les symptômes clés, l’espérance de vie et les options de prise en charge pour accompagner au mieux les personnes concernées et leurs proches. Des conseils concrets jalonnent chaque section pour passer à l’action sereinement.
💡 À retenir
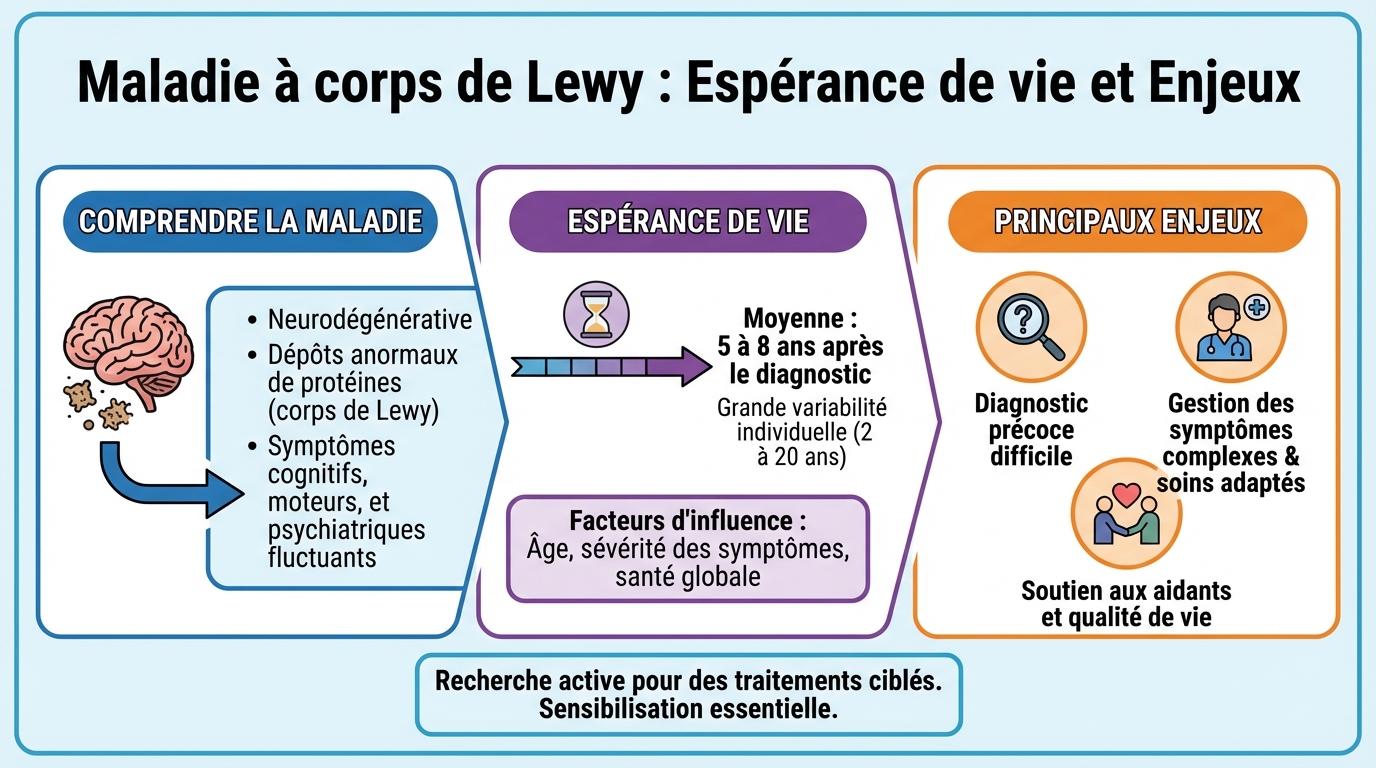
- La maladie à corps de Lewy représente environ 10-15% des démences.
- Espérance de vie moyenne de 5 à 8 ans après le diagnostic.
- Importance des soins multi-disciplinaires pour une meilleure qualité de vie.
Qu’est-ce que la maladie à corps de Lewy ?
La maladie à corps de Lewy est une forme de démence liée à l’accumulation anormale d’une protéine dans le cerveau, appelée alpha-synucléine. Ces agrégats, nommés corps de Lewy, perturbent progressivement la communication entre les neurones. Elle se situe à l’interface d’Alzheimer et de Parkinson, partageant des caractéristiques avec les deux, mais avec une signature clinique propre.
Elle représente environ 10-15% des démences diagnostiquées. On distingue souvent la démence à corps de Lewy, où les troubles cognitifs apparaissent tôt, et la démence de la maladie de Parkinson, où les symptômes moteurs précèdent la démence. Dans la vie de tous les jours, on parle simplement de maladie à corps de Lewy pour englober ces situations qui se ressemblent et se traitent de manière proche.
Définition et causes
La maladie à corps de Lewy est une synucléinopathie, c’est-à-dire une maladie où la synucléine s’accumule anormalement. Les causes exactes restent mal connues. L’âge avancé, certains facteurs génétiques rares, et un trouble du sommeil paradoxal connu pour ses rêves agités augmentent le risque. Des expositions environnementales ont été étudiées, sans conclusion simple à ce jour.
Le diagnostic repose sur l’histoire clinique et l’examen médical. Des examens peuvent soutenir l’orientation, comme des tests neuropsychologiques, une scintigraphie dopaminergique ou une polysomnographie en cas de suspicion de trouble du sommeil. L’objectif est de comprendre pourquoi l’attention fluctue, pourquoi des hallucinations visuelles surviennent et comment les symptômes moteurs s’installent.
Quels sont les symptômes ?
Les symptômes varient d’un jour à l’autre, ce qui peut désarçonner l’entourage. Les personnes décrivent des périodes de grande clarté, suivies d’épisodes de confusion ou de somnolence. Cette variabilité, appelée fluctuations cognitives, est l’un des indices les plus parlants. La mémoire est touchée de manière inégale, avec souvent des difficultés visuospatiales et d’attention en premier plan.
Des hallucinations visuelles détaillées sont fréquentes. Elles concernent souvent des personnes, des animaux ou des scènes. Les symptômes moteurs rappellent la maladie de Parkinson, avec lenteur, rigidité et tremblements parfois discrets. S’y ajoutent des troubles du sommeil paradoxal, où la personne bouge et parle pendant ses rêves, et des problèmes du système nerveux autonome comme l’hypotension en se levant, la constipation ou des troubles urinaires.
- Fluctuations cognitives avec périodes de vigilance très variable
- Hallucinations visuelles précoces, parfois anxiogènes
- Symptômes parkinsoniens: lenteur, rigidité, marche à petits pas
- Troubles du sommeil paradoxal avec rêves agités
- Dysautonomie: chutes de tension, troubles urinaires, constipation
Exemple concret. Marie, 74 ans, suit une recette avec aisance le matin puis se perd l’après-midi dans les étapes. Elle dit apercevoir un chat dans le couloir. Elle trébuche plus souvent et se sent étourdie en se levant. Ce tableau illustre bien la maladie à corps de Lewy, où les symptômes cognitifs, moteurs et sensoriels coexistent.
Symptômes cognitifs et physiques
Sur le plan cognitif, l’attention et les fonctions exécutives sont vite fragilisées. Les activités nécessitant de planifier ou d’alterner entre des tâches deviennent difficiles. La mémoire épisodique peut paraître mieux préservée au début qu’Alzheimer, même si elle se détériore avec le temps.
Sur le plan physique, la lenteur des mouvements et l’instabilité posturale exposent aux chutes. Les fluctuations de tension favorisent des malaises. Une sensibilité extrême à certains médicaments antipsychotiques peut provoquer une forte rigidité et une confusion aiguë, d’où la nécessité d’un avis médical avant toute prescription.
Quelle est l’espérance de vie ?
En moyenne, l’espérance de vie après le diagnostic se situe autour de 5 à 8 ans. Cette estimation reste une moyenne statistique. Certaines personnes vivent moins longtemps, d’autres plus, parfois au-delà de dix ans, selon l’âge, les comorbidités, la rapidité d’évolution et la qualité de la prise en charge.
Les complications qui influencent le pronostic sont les chutes, les infections respiratoires comme les pneumonies, la dénutrition et les troubles de déglutition. Une prise en charge précoce et coordonnée réduit ces risques. L’objectif est de préserver l’autonomie, de limiter les complications et de soutenir la personne et ses proches dans les choix de vie.
Facteurs influençant l’espérance de vie
- Âge au diagnostic et état général
- Présence de maladies associées: cœur, diabète, fragilité osseuse
- Fréquence des chutes et sévérité de l’hypotension orthostatique
- Vitesse d’évolution des symptômes et réponse aux traitements
- Qualité du soutien familial et des soins à domicile ou en institution
Conseils pratiques pour le quotidien. Faites évaluer le risque de chute, pensez à une prise en charge nutritionnelle si le poids baisse, parlez tôt des objectifs de soins afin d’adapter les décisions aux valeurs de la personne. Un calendrier simple affiché dans la cuisine, des consignes écrites et une routine stable limitent les fluctuations de performance et d’anxiété.
Traitements et prise en charge
Il n’existe pas encore de traitement curatif. Le but est de réduire les symptômes, d’éviter les complications et de favoriser une vie la plus autonome possible. Les médicaments de la mémoire comme les inhibiteurs de l’acétylcholinestérase (rivastigmine, donepezil) peuvent améliorer l’attention et les hallucinations. La memantine est parfois proposée selon le profil.
Pour les symptômes moteurs, la lévodopa peut aider, avec un équilibre délicat entre bénéfices et risques de confusion. Les troubles du sommeil paradoxal répondent souvent à la mélatonine, parfois au clonazépam. En cas d’hallucinations très gênantes, certaines molécules à faible dose sont envisagées avec prudence. Les antipsychotiques classiques sont à éviter, une hypersensibilité aux neuroleptiques pouvant entraîner un état grave.











