Les soins palliatifs offrent un accompagnement complet aux personnes touchées par un cancer, pour soulager les symptômes et préserver ce qui compte au quotidien. Le soin palliatif cancer ne signe pas un arrêt des traitements, il place la qualité de vie au premier plan. Ici, vous trouverez une explication claire, des exemples concrets et des conseils pour savoir quand les solliciter. Vous repartirez avec des repères pratiques pour dialoguer avec l’équipe soignante et activer les bons dispositifs.
💡 À retenir
- Environ 70% des patients atteints de cancer peuvent bénéficier des soins palliatifs.
- Les soins palliatifs améliorent la qualité de vie des patients et de leurs familles.
- Les soins palliatifs peuvent être intégrés à tous les stades de la maladie.
Qu’est-ce que les soins palliatifs ?
Les soins palliatifs sont une approche globale qui vise à soulager la souffrance sous toutes ses formes, physiques, psychologiques, sociales et spirituelles. Parler de soin palliatif cancer, c’est parler d’un accompagnement centré sur la personne, pas seulement sur la maladie. L’objectif est de réduire les symptômes, soutenir l’autonomie et aider chacun à vivre le plus confortablement possible, au rythme qui lui convient.
Contrairement aux idées reçues, ils ne s’adressent pas uniquement aux derniers jours de vie. Ils peuvent être proposés dès l’annonce d’un cancer avancé ou dès qu’un symptôme devient difficile à gérer. De nombreux patients et familles témoignent d’un mieux-être tangible dès les premières semaines, notamment lorsque la douleur, la fatigue ou l’anxiété sont prises en charge de façon coordonnée.
Définition et objectifs
Les équipes parlent souvent de « douleur totale » pour décrire l’ensemble des sources d’inconfort. La réponse est donc multidimensionnelle et s’adapte à l’histoire de chacun. Dans la pratique, les objectifs incluent :
- Anticiper et soulager les symptômes (douleur, nausées, troubles du sommeil, dyspnée).
- Soutenir l’équilibre émotionnel, la communication en famille et les décisions de soins.
- Préserver l’autonomie au domicile et l’accès aux activités qui font sens.
- Co-construire un projet de soins clair afin d’éviter les urgences inutiles.
On estime que 70 % des patients atteints de cancer pourraient bénéficier d’un accompagnement palliatif au cours de leur parcours, même lorsqu’ils poursuivent des traitements contre la maladie.
Différence avec les soins curatifs
Les soins curatifs ciblent la tumeur pour la réduire ou l’éliminer. Les soins palliatifs, eux, ciblent l’impact de la maladie sur la vie quotidienne. Les deux approches ne sont pas concurrentes : elles se complètent. Un programme de soin palliatif cancer peut démarrer pendant une chimiothérapie, une immunothérapie ou une radiothérapie, si des symptômes gênants persistent.
Exemple concret : une patiente sous traitement reçoit un ajustement d’antalgiques, un soutien nutritionnel et des séances de relaxation. Les soins oncologiques continuent, mais la tolérance s’améliore, les hospitalisations non prévues diminuent et la qualité de vie remonte.
L’importance des soins palliatifs dans le cancer
Intégrer tôt un soin palliatif cancer permet de mieux contrôler les symptômes, de réduire l’anxiété et de soutenir les proches. Cette approche renforce aussi la prise de décision partagée, car les objectifs de vie et de soins sont clarifiés, écrits et connus de tous.
Les bénéfices s’observent à tous les stades, y compris lors des phases actives de traitement. Une intégration précoce évite les spirales d’urgences et offre du temps pour ce qui compte : voir ses proches, continuer un projet, organiser le quotidien. Beaucoup de patients décrivent un meilleur confort face à la douleur, à la fatigue intense et à l’essoufflement, ainsi qu’une baisse du stress familial.
Équipe de soins palliatifs
L’accompagnement repose sur une équipe pluridisciplinaire qui agit en complément de l’oncologue. Chacun a un rôle spécifique et coordonné :
- Médecins et infirmiers : évaluation des symptômes, prescriptions, ajustements au fil des jours.
- Psychologues : gestion de l’anxiété, de l’humeur, soutien à la communication.
- Socio-assistants : aides à domicile, dossiers administratifs, relais avec les dispositifs sociaux.
- Kinésithérapeutes et ergothérapeutes : maintien de la mobilité, prévention des chutes, conseils pour adapter le logement.
- Praticiens de soins de support : diététique, douleur, soins de la peau, relaxation, art-thérapie.
Comment se déroulent les soins palliatifs ?
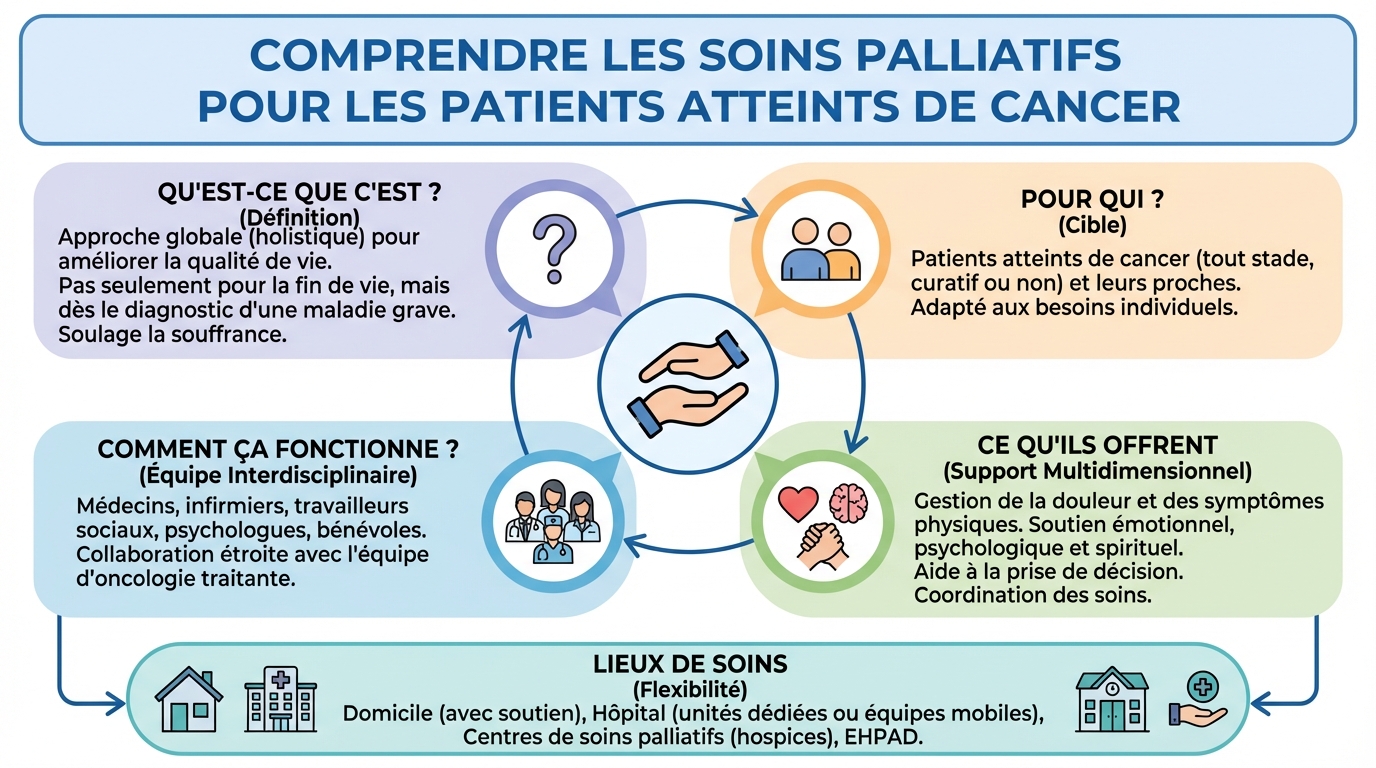
Le parcours débute souvent par une évaluation globale : symptômes, traitements en cours, habitudes de vie, priorités personnelles. Avec l’équipe, vous définissez un plan d’action : médicaments adaptés, rythme des consultations, relais au domicile, numéros à appeler en cas de besoin. Un programme de soin palliatif cancer peut évoluer chaque semaine selon vos ressentis.
Les soins peuvent se faire dans différents lieux, selon la situation et vos souhaits : à domicile, en service d’oncologie, en Unité de soins palliatifs (USP), en consultation dédiée ou via l’hospitalisation à domicile (HAD). Les équipes mobiles interviennent aussi dans d’autres services pour faciliter la coordination et éviter des déplacements inutiles.
Gestion de la douleur
La douleur se traite par étapes, en s’appuyant sur l’échelle analgésique de l’OMS. On ajuste les antalgiques selon l’intensité et la cause, en associant si besoin des traitements adjuvants (anti-inflammatoires, antidépresseurs, antiépileptiques pour les douleurs neuropathiques). Des techniques non médicamenteuses complètent : thermothérapie, relaxation, hypnose, TENS, kinésithérapie.
Exemple : en cas de douleur osseuse, une courte radiothérapie antalgique peut être proposée, combinée à un opioïde bien dosé et à un traitement de fond contre la douleur neuropathique. À domicile, un pilulier simple et un plan de prise écrit aident à sécuriser les horaires. Signal d’alerte utile : une douleur qui réveille la nuit ou qui augmente d’un jour à l’autre mérite un réajustement rapide.
Soutien psychologique
Le choc de l’annonce, la peur de l’avenir, la fatigue morale ou la culpabilité des proches peuvent peser lourd. Le soutien psychologique vise à apprivoiser ces émotions, sans les nier, pour retrouver des points d’appui. Des séances individuelles, familiales ou de groupe sont possibles, avec des outils comme la respiration, la pleine conscience ou l’écriture thérapeutique.
Quelques repères pratiques :
- Nommez une émotion ou une inquiétude précise, même en une phrase courte, pour faciliter l’aide ciblée.
- Fixez un petit objectif hebdomadaire réaliste : marche de 10 minutes, appel à un ami, trier des photos.
- Proposez à un proche d’être présent à une consultation clé pour entendre les informations ensemble.
Les bénéfices des soins palliatifs
L’effet le plus cité est l’amélioration de la qualité de vie, ressentie par le patient et sa famille. Un suivi coordonné limite les symptômes difficiles, redonne de l’énergie pour les activités qui comptent et réduit la solitude face aux décisions. Beaucoup constatent une meilleure maîtrise des symptômes et une relation plus sereine avec l’équipe soignante.
Autre bénéfice important : moins d’allers-retours imprévus aux urgences et des hospitalisations plus courtes, car un plan est anticipé. Un accompagnement régulier permet aussi de se préparer aux étapes possibles, de faire des choix éclairés et de protéger les proches. Ce cadre diminue les situations de crise et favorise la réduction des hospitalisations non planifiées.
- Confort accru au quotidien grâce à des ajustements rapides des traitements.
- Soutien aux aidants, avec des temps de répit et des relais organisés.
- Décisions partagées et alignées avec les valeurs du patient.
- Prévention des complications évitables via l’anticipation et la coordination.
Comment accéder aux soins palliatifs ?
Parlez-en à votre oncologue, votre médecin traitant ou l’infirmier référent. Exprimez simplement ce qui vous gêne le plus au quotidien et demandez si une consultation palliative peut vous aider. Il n’est pas nécessaire d’être en toute fin de vie pour y accéder : un soin palliatif cancer peut être proposé à n’importe quel moment du parcours, dès qu’un besoin apparaît.
La mise en place se fait souvent sur prescription médicale, avec un premier rendez-vous d’évaluation. Pour le domicile, l’équipe peut organiser des passages réguliers, un matériel adapté et des numéros d’appel. Préparez vos informations utiles : traitements en cours, allergies, coordonnées des proches, et, si vous en avez, vos directives ou souhaits de soins consignés dans un dossier médical partagé (DMP).











